Boyun papillomları, insan papilloma virüsünün neden olduğu bulaşıcı bir hastalığın belirtilerinden biridir. İyi huylu cilt oluşumlarını ifade eder.
Boyundaki papillomların nedenleri
Papillomların boyunda veya insan vücudunun başka bir bölgesinde büyümeye başlamasının etiyolojik bir nedeni vardır - Papovaviridae ailesinin bir üyesi olan insan papilloma virüsü (HPV) enfeksiyonu. Bu patojenin, her biri farklı bir klinik tablonun ortaya çıkmasından sorumlu olan 100'den fazla serotipi vardır (papilloma, kondiloma, siğiller - bu kavramlar eşanlamlıdır, farklı isimler belirli bir alandaki lokalizasyon özellikleriyle ilişkilidir).
Ana bulaşma yolları, hanehalkı ve genital temas (perianal bölgenin kondiloması). Virüs ancak mikroskobik hasar veya açık yaralarda cilde nüfuz edebilir; diğer durumlarda cildin koruyucu bariyerini geçemez.
Patojenlerle ilgili bilgiler
- Cinsiyete (ancak kadınlarda erkeklerden daha sık görülür), yaşa veya bölgeye (bazı kaynaklara göre gezegenin 2 / 3'ü bu virüs bulaşmıştır) bağımsız olarak yüksek derecede yaygınlığa sahiptir.
- İnsan genomuna entegre edilebilen çift sarmallı bükülmüş halka DNA içerir.
- Bazı türlerle enfeksiyon, özellikle kalıcı yaralanmalar durumunda yüksek bir kanserojenlik riski ile ilişkilidir. Boğaz papillomlarına virüsün onkojenik olmayan suşları neden olur.
- Bir virüs, bölünme sürecinde iki ana aşamadan geçer. İlk aşamada epizomal (serbest) formdadır ve aynı dönemde virüs partikülünün ana bölünmesinin meydana geldiği dönemdir. Bu aşama tersine çevrilebilir (tedaviden sonra uzun süreli remisyon oluşur). İkinci - bütünleştirici - aşamada, virüs hücrenin genomuna implante edilir (hücrelerin dönüştürülmesinde ve kötü huylu bir neoplazm oluşumunda ilk adım). İlk aşama geçicidir ve nispeten hızlıdır, ikincisi ise gizlidir ve taşıyıcıların varlığını açıklar.
- Virüsün çoğaldığı epidermisin temel katmanı etkilenir. Patojen kalan katmanlarda kalabilir ancak bölünemez. Büyüme sırasında virüsün germinal tabakada olması şartıyla, bu bölgenin tüm tabakalarındaki hücrelerin normal farklılaşması, özellikle dikenli tabaka seviyesinde bozulmaktadır.
- Vücutta uzun süreli asemptomatik taşıma eğilimi (birkaç aydan bir yıla kadar). Enfeksiyon zamanında belirli bir noktayı belirlemek nadiren mümkündür - bu nedenle tedavi, ilk belirsiz belirtiler yerine yoğun klinik belirtilerin olduğu bir dönemde başlar.
- Enfeksiyonu önlemek için, özellikle en onkojenik suşlar 16 ve 18'e karşı etkili olan divalent ve tetravalent aşılar kullanılır.
Önceden belirleyen faktörler
- Kötü hijyen. Virüs dış ortamda hayati aktiviteleri uzun süre sürdürebildiğinden, halka açık yerleri (yüzme havuzu, hamam, spor salonu) ziyaret ederken kişisel hijyen kurallarına dikkatlice uymak gerekir.
- Travmatik cilt yaralanmaları. Virüsün nüfuz etmesi için ciltte mikro yırtıklar veya çizikler olması yeterlidir (örneğin boynu bir gömleğin yakasıyla ovalayarak).
- Bağışıklık sisteminin bozulmuş işlevi. Herhangi bir kökene sahip bağışıklık kusurları ile enfeksiyonların gelişmesi için uygun koşullar ortaya çıkar. Örneğin, sık görülen soğuk algınlığı ve bulaşıcı hastalıklar, bağışıklık sisteminin zayıflamasına ve ciltte papillomların ortaya çıkmasına neden olur.
- Deriyi çizerken kendi kendine enfeksiyon.
- Sistematik yaşam tarzı bozukluğu (stres, egzersiz eksikliği, kötü beslenme). Bu faktörler vücuttaki tüm metabolik süreçlerin çalışmasını etkiler ve cildin bariyer işlevinde bir azalmaya yol açar.
- Vücudun savunmasındaki azalmayı etkileyen çevresel faktörler (hipotermi, aşırı UV maruziyeti).
Hastalığın dış belirtileri
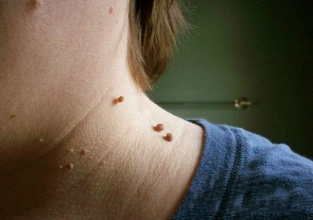
Fotoğraftaki servikal papillomlar şuna benzer:
- Büyüme genellikle geniş bir taban üzerindedir ve cilt yüzeyinin üzerinde açıkça çıkıntı yapar. Daha az sıklıkla, papillomun tabanı ince bir bacakla temsil edilir (bu durumda oluşum asılı bir pozisyon alır). İkinci seçenek ile yaralanma riski çok daha yüksektir.
- Eğitimin sınırları eşit ve net.
- Rengi, çevreleyen deriden farklı değildir. Nadir durumlarda, bitişik dokulardan biraz daha soluk veya daha koyu olabilir.
- Yüzey genellikle düz ve pürüzsüzdür. Bazen yüzeyini yırtan papillomun tepesinde büyüme mümkündür.
- Çap, 1-3 mm'den birkaç santimetreye kadar geniş ölçüde değişir (küçük çaplı papillomlar daha yaygındır).
- Boynun herhangi bir bölgesine (arka, ön taraf) yerleştirin. Bazen yüz dahil olur.
Kural olarak, cildin kıvrımları boyunca birçok lezyon vardır.
Çok nadir durumlarda, boyundaki papillomlar kötü huylu hale gelebilir, yani bir deri tümörüne dönüşebilir. Bu, HPV'nin onkojenik bir suşu ile enfeksiyonun bir sonucu olarak ortaya çıkabilir.
Aşağıdaki işaretler kötü huylu bir dönüşümü gösterebilir:
- Renk değişimi ve heterojenlik (polimorfizm);
- Kenar değişikliği (bulanıklık, tanım kaybı);
- asimetrinin görünümü (formasyonun koşullu merkezinden bir çizgi çekilirse, iki eşit yarı elde edilemez);
- yoğun büyüme;
- kanama veya ülserasyon (spesifik olmayan bir semptom, aynı zamanda neoplazmaya yönelik basit travmanın tipik bir örneğidir);
- Kaşıntı, yanma, soyulma;
- Eksiklikler oluşur (merkezi olanın etrafında küçük kız oluşumları).
Bu tür belirtilerin ortaya çıkması, mutlaka papillomun dejenerasyonu anlamına gelmez, ancak bu, yaygın bir iltihaplı ben veya cilt kanseri olup olmadığını anlamak için bir doktora danışmanız ve ayırıcı tanı geçirmeniz gerektiği anlamına gelir.
Boyundaki papillomlardan nasıl kurtulurum
Papillomların boyun üzerindeki tedavisi, yalnızca derideki patolojik odaklanma ve kandaki patojenin kendisi üzerinde eşzamanlı bir etki ile karmaşık bir şekilde gerçekleştirilir.
Savaşmanın farklı yolları vardır:
yöntemi |
Açıklama |
İlaçlar |
Sitostatiklerin ve immünomodülatörlerin kullanımı, etkilenen bölgede virüsün replikasyonunu baskılamak ve kandaki konsantrasyonunu azaltmak için tasarlanmıştır. Bazı ilaçlar (keratolitikler), cildin büyümesini yok etmek (koterize etmek ve doku nekrozuna neden olmak) için doğrudan topikal olarak uygulanır. |
Fiziksel yöntemler |
Kriyodestrüksiyon, lazer tedavisi, elektrokoagülasyon. Hem boyundaki hem de vücudun diğer bölgelerindeki papillomlardan kurtulmayı amaçlarlar. Bu yöntemler, açık alanların estetik görünümünü geri kazanmanıza ve virüs rezervuarını - cilt neoplazilerinin kendileri - kaldırmanıza izin verir, ancak virüsü vücuttan tamamen kaldırmazlar. |
Kombinasyon tedavisi |
Önceki iki seçeneği birleştirir ve bu nedenle en etkilidir. |
Papillomları ev ilaçları (örneğin kırlangıçotu suyu) ile tedavi etmek etkisiz ve genellikle tehlikelidir. Her durumda, ön koşul bir doktora danışmaktır.
Fiziksel imha yöntemleri
Oluşumları etkili bir şekilde azaltmak için aşağıdaki fiziksel yöntemler kullanılabilir:
yöntemi |
Açıklama |
Konsantre asit çözeltileriyle yerel etki |
% 50 2-kloropropiyonik asit içinde% 1. 5'lik bir çinko kloropropiyonat çözeltisi, nitrik asit, asetik asit, oksalik asit, laktik asit ve bakır nitrat trihidrat, vb. kombinasyonu kullanılır. İşlem, cerrahi reçetelere uygun olarak bir uzman (dermatovenerolog, güzellik uzmanı) tarafından ayakta tedavi bazında gerçekleştirilir. . . Ajan, formasyonun rengi daha açık bir renge dönene kadar bir spatula ile seçici olarak uygulanır (bu olur olmaz, sonraki uygulama derhal durdurulmalıdır). Papillomanın tamamen iyileşmesi için ortalama 1-2 tedavi yapmanız gerekir. |
Elektrokoagülasyon |
Özel bir elektrikli bıçak kullanılarak, altta yatan dokuyu etkilemeden oluşumların nokta çıkarılması gerçekleştirilir (sağlıklı cilt hücreleri üzerinde minimum etki vardır). Yöntem, oluşumun uzun bir sapa ve küçük bir boyuta sahip olması durumunda en uygun olanıdır. |
Cryodestruction |
Odak sıvı nitrojene maruz kalır, aşırı düşük sıcaklıklar doku nekrozuna yol açar. Bu tür oluşumların geniş bir temel temizliğine sahip olması iyidir. Nitrojen etki süresi bir uzman tarafından seçilir (1-5 dakika). Yakıdan sonra ortalama 10 gün içinde iyileşen bir yanık oluşur. |
Lazer kaldırma |
Boyun gibi belirgin yerlerdeki büyümeleri ortadan kaldırmak için en modern ve hassas yaklaşım. En olumlu eleştirilere sahip. Sürekli çalışmada 5 saniye ile 3 dakika arasında ışık kılavuzu yardımıyla odaklamayı etkilerler. İyileşme süresi diğer yöntemlere göre çok daha kısadır (5-7 gün). Teknik, hareketin yüksek hassasiyetinden dolayı çevreleyen dokuya minimum travma ile ilişkilidir. |
Klasik cerrahi çıkarma (neşter ile çıkarma) |
Çok nadiren kullanılır, sadece büyük lezyonlar için veya malignite şüphesi varsa. Bunun nedeni lezyonların genellikle birden fazla olması, boynun etrafına dağılmış olması ve çıkarılamayacak kadar küçük olmasıdır. Ek olarak, cerrahi olarak çıkarıldıktan sonra kendi başlarına kozmetik bir kusura neden olan izler kalabilir. |













































































